Самое актуальное и обсуждаемое
Популярное
Полезные советы

Важно знать!
4b11t
Большая популярность
Двигатель получил широкое распространение и устанавливался на различные модели автомобилей:
Компания Mitsubishi использовала его на Lancer X, Outlander, Galant Fortis и ASX/RVR.
На...
Читать далее
5 лучших методов устранения царапин на пластике в салоне автомобиля
4 варианта тюнинга шевроле ланос: способы, актуальные идеи
12 лучших новых автомобилей на рынке до 1 000 000 рублей по соотношению цена\качество\надежность
11 лучших кроссоверов до 1500000 рублей
8 лучших антифризов класса g12
4 способа отполировать фары автомобиля до блеска своими руками
11 летающих машин существующих в реальности
2020 mercedes-benz gls: двигатели, дизайн изменения третьего поколения
100 авто • комплектации и цены bmw 6 серия gt лифтбек в москве
Рекомендуем
Лучшее
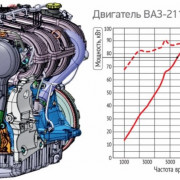
Важно знать!
3 двигателя лады весты: особенности, ресурс, бензин
Тюнинг
Благодаря типовой конструкции мотор 21129 обладает потенциалом 150 л.с. наиболее популярна модернизация ДВС следующими способами:
тюнинг блока и ГБЦ – расточка цилиндров до 88 мм максимум, шлифовка...
Читать далее
20 лет под запретом: когда же вернется нормальная омывайка?!
9 самых мощных и больших двигателей
9 важных фактов про datsun on-do (теперь
5 схем оформления авто перекупами при перепродаже
5 лучших минивэнов для россии с высоким клиренсом и повышенной проходимостью
2 килограмма на квадратный сантиметр в бары
3uz
12 лучших штампованных дисков
7 самых больших автопроизводителей в мире: по выручке впереди фольксваген
Новое
Обсуждаемое

Важно знать!
18 лучших автомобилей с большим багажником
Багажник в разложенном состоянии: сравнение с конкурентами
В том случае, если в первый раз начинают готовить багажный отсек того или иного легкового авто для перевозки крупногабаритов, следует:
Изучить...
Читать далее
20 редких советских автомобилей
3 ошибки, из-за которых быстро «умирают» шаровые опоры
10 лучших автошампуней для бесконтактной мойки
10 лучших масляных фильтров: рейтинг 2020 года для ваз и иномарок
10 лучших колонок 13 см для авто
7 местный внедорожник
10 лучших ремней грм
13 лучших идей подарков автомобилисту на день рождения
7 способов которые помогут разрезать чугун
Популярное
Актуальное

Важно знать!
10 способов обезвредить gps/глонасс, или как подкованы российские «левши» в вопросах систем контроля транспорта
Этапы установки ГЛОНАСС/GPS на автомобиль
Устройства с навигационным модулем ГЛОНАСС установить на машину самостоятельно несложно. Но это касается тех случаев, когда сборка не требует специальных знаний...
Читать далее
12 способов не уснуть за рулем
10 фильмов для тех, кто соскучился по путешествиям
14 лучших производителей свечей зажигания
6 лучших сканеров для диагностики автомобиля
10 лучших радар-детекторов, рейтинг 2019 года
12 недорогих машин с автоматической коробкой передач
5 достойных мотоциклов с автоматической коробкой передач
6 лучших чехлов на автомобильные сиденья
3 лучших самоделки для строительства загородного дома
Обновления
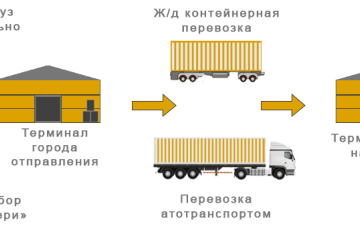 Статьи
Переезд и перевозка небольших грузов: советы и услуги.
Статьи
Переезд и перевозка небольших грузов: советы и услуги.
Перед нами всегда стоит момент, когда нужно перебраться в новое место. Это может быть переезд в другой...
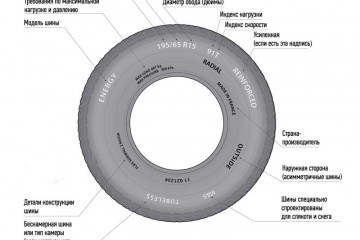 Статьи
Маркировка шин: советы по выбору и экспертные рекомендации
Статьи
Маркировка шин: советы по выбору и экспертные рекомендации
Выбор правильных шин для вашего автомобиля - это важный шаг для обеспечения безопасности и комфорта...
 Статьи
Китайские автомобили в кредит: надежный выбор с выгодными условиями.
Статьи
Китайские автомобили в кредит: надежный выбор с выгодными условиями.
Выбор китайских автомобилей в кредит: преимущества и рекомендации
В последние годы китайские автопроизводители...
 Статьи
Обзор китайских машин Cherry (Черри): особенности и характеристики
Статьи
Обзор китайских машин Cherry (Черри): особенности и характеристики
Автомобили Chery, с их уникальным сочетанием стиля, производительности и доступности, завоевали популярность...
 Статьи
обзор Хонды Цивик 2016
Статьи
обзор Хонды Цивик 2016
Обзор кузова, экстерьер
Хонда Цивик 4д 2008
Honda Civic 4D 8 поколения
Седан Хонда Цивик 2008 года...
 Статьи
Toyota Camry, обзор модели 2014
Статьи
Toyota Camry, обзор модели 2014
Toyota в сравнении
В сравнении с шестым поколением Тойота Камри V50 была подвержена серьезным как...
 Статьи
Где посмотреть, какие у вас есть долги
Статьи
Где посмотреть, какие у вас есть долги
К сожалению, и сегодня случаются ситуации, когда, например, вы оплатили налог через Госуслуги,...
 7 кроссоверов, за которыми охотятся перекупщики в 2020 году
7 кроссоверов, за которыми охотятся перекупщики в 2020 году
Кроссовер
Мнение о происхождении данной модели вызывает споры у различных автолюбителей. Одни говорят,...
 2jz
2jz
Неисправности двигателя 2jz
За счёт того, что силовая установка эксплуатируется давно, пользователи...
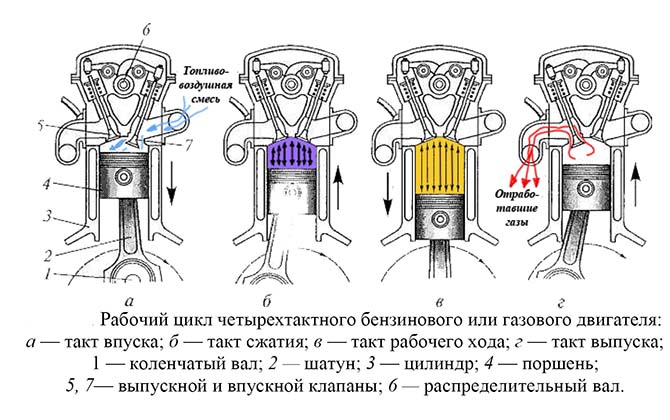 11 заблуждений россиян про дизельные автомобили
11 заблуждений россиян про дизельные автомобили
История создания дизельного двигателя.
Для начала напомним, что дизельный двигатель – это уникальный...
 2uz
2uz
Мотор 3uz-fe
Данная модификация силового тойотовского агрегата устанавливалсь на автомобили премиум...
 10 лучших автомобильных манометров
10 лучших автомобильных манометров
Таблица пересчета давления для колес
Для удобства пересчета из PSI в Атмосферы (atm), Бары (bar) и Килопаскали...